Badaniem objęto ponad 67,5 tys. osób z 17 europejskich krajów. Wszyscy korzystali z czujników pod materacem monitorujących wzorce snu, chrapanie, epizody bezdechu oraz tętno. Dane zbierano w ciągu pięciu kolejnych sezonów letnich (2020–2024) i zestawiono z nocnymi temperaturami w miejscach zamieszkania uczestników.
Okazało się, że w analizowanym okresie występowało średnio od dwóch do trzech fal upałów rocznie, trwających po około cztery–pięć dni. W ich czasie ryzyko wystąpienia umiarkowanego lub ciężkiego obturacyjnego bezdechu sennego (OSA) wzrastało o 13%. Dodatkowo naukowcy wyliczyli, że wzrost nocnej temperatury o każdy 1°C wiązał się ze zwiększeniem ryzyka o 1,1%; ryzyko było jeszcze wyższe przy dużej wilgotności powietrza.
– Dowodzi to, że podczas fal upałów obturacyjny bezdech senny staje się częstszy i bardziej nasilony. Możemy więc uznać bezdech za kolejną chorobę przewlekłą związaną ze zmianami klimatu. Fale upałów nie tylko powodują dyskomfort, ale mogą też bezpośrednio wpływać na sposób, w jaki oddychamy i śpimy – powiedziała dr Lucía Pinilla (Flinders University, Australia), kierująca badaniem.
Jak dodała, choć badanie prowadzono w Europie, podobny efekt prawdopodobnie występuje także w innych regionach, a w strefach gorętszego klimatu lub częstszych fal upałów może być silniejszy. Przypomniała, że wpływ upałów mogą częściowo łagodzić jakość zabudowy i dostęp do klimatyzacji.
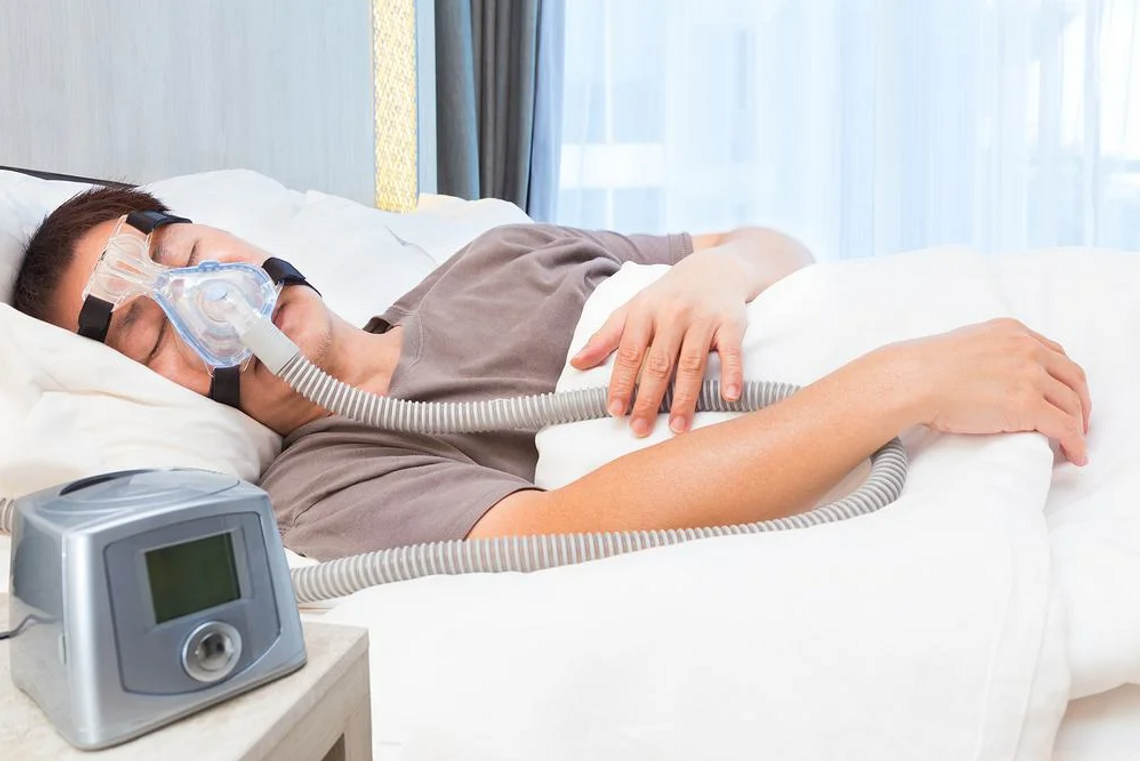
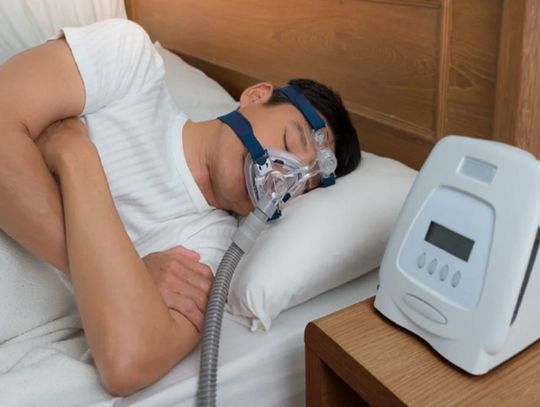
Autorzy podkreślili, że nie analizowali dokładnych mechanizmów biologicznych. Wiadomo jednak, że bardzo wysokie temperatury nocą zaburzają sen, czyniąc go płytszym i bardziej przerywanym. Ciepło i retencja płynów mogą nasilać objawy OSA. Wykazano też, że osoby z OSA podczas upałów rzadziej korzystają z aparatów CPAP, co dodatkowo pogarsza sytuację.
– Uzyskane wyniki stanowią mocny dowód, że fale upałów mogą znacząco pogarszać przebieg OSA. Wraz ze wzrostem globalnych temperatur możemy spodziewać się większej liczby przypadków i cięższych form choroby, co ma poważne konsekwencje dla zdrowia publicznego. Bezdech senny już dziś jest niedodiagnozowany i niedoleczany; konieczne jest pilne usprawnienie diagnostyki, dostępności terapii i świadomości społecznej – podsumował współautor badania prof. Danny Eckert. (PAP)

























































Napisz komentarz
Komentarze